Хирургическое лечение детей с перфоративными язвами желудка и двенадцатиперстной кишки
Соколов Ю.Ю.(1), Коровин С.А.(1), Г.Т. Туманян (1) Донской Д.В. (1), Шувалов М.Э. (2), Аллахвердиев И.С.(2), Дзядчик А.В.(3), Стоногин С.В. (3) orcid 0000-0003-3531-5849.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДЕТЕЙ С ПЕРФОРАТИВНЫМИ ЯЗВАМИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
1.ФГБОУ ДПО Российская медицинская академия последипломного образования Минздрава РФ
2.ГБУЗ Детская городская клиническая больница св. Владимира ДЗМ,
3.ГБУЗ Детская городская клиническая больница им. З.А. Башляевой ДЗМ.
Резюме
В статье представлены результаты хирургического лечения 14 детей с перфоративными язвами желудка и двенадцатиперстной кишки в возрасте от 2 лет до 18 лет. Лапароскопическое ушивание перфоративных язв желудка и двенадцатиперстной кишки было успешным в 9 (64%) наблюдениях, конверсию выполнили в 3 (21%) случаях, «открытые» оперативные вмешательства были выполнены у 2 (14%) больных. Проведена оценка информативности ультразвуковых и рентгенологических методов дооперационной диагностики. Изучены особенности клинических проявлений заболевания. Проведен сравнительный анализ лапароскопического и «открытого» ушивания перфоративных язв желудка и двенадцатиперстной кишки.
Ключевые слова: лапароскопия, дети, перфоративные язвы желудка и двенадцатиперстной кишки.
Resume
Results of surgical treatment of 14 children with ruptured ulcers of the stomach and the duodenum aged from 2 years up to 18 years are presented in the article. Laparoscopic surgical treatment of ruptured ulcers of a stomach and duodenum was successful in 9 (64%) observations, conversion was executed in 3 (21%) cases, "open" operative measures were executed at 2 (14%) patients. Assessment of informational content of ultrasonic and radiological methods of presurgical diagnostics is carried out. Features of clinical implications of the disease are studied. The comparative analysis of laparoscopic and "open" surgical treatment of ruptured ulcers of the stomach and duodenum is carried out.
Keywords: laparoscopy, children, ruptured ulcers of a stomach and duodenum.
Актуальность. Оперативное лечение детей с перфоративными язвами желудка и двенадцатиперстной кишки (ДПК) выполняется в большинстве случаев по экстренным показаниям при развитии клинических проявлений «острого живота».
Острое начало заболевания и тяжесть состояния больных диктуют необходимость выполнения экстренной лапароскопии или лапаротомии, в ходе которых уточняется диагноз и определяется вид оперативного вмешательства. Не являясь широко представленной нозологической единицей в структуре экстренно оперированных больных с «острым животом», перфоративные язвы желудка и ДПК становятся предметом обсуждения с позиции оперативного доступа и вида оперативного вмешательства. По литературным данным, превалирует мнение специалистов, что миниинвазивные технологии оперативного лечения детей с перфоративными язвами желудка и ДПК являются приоритетными. Сообщения об успешно выполненных лапароскопических оперативных вмешательствах являются немногочисленными и представлены небольшой группой наблюдений. В связи с вышеизложенным, нам представляется целесообразным обобщить хирургического лечения детей с перфоративными язвами желудка и ДПК в клиниках детской хирургии РМАПО.
Материалы и методы. За период с 2010 по 2016г.г. было оперировано 14 больных с перфоративными язвами желудка и ДПК в возрасте от 2 лет до 18 лет. С остро возникшим болевым абдоминальным синдромом было госпитализировано 12 больных в хирургические отделения. Развитие перфоративных язв на фоне длительной терапии по поводу интеркуррентных заболеваний было отмечено у 2 больных. Всем пациентам на этапе обследования были выполнены ультразвуковое исследование и обзорная рентгенография брюшной полости. Оперативное лечение было выполнено выполнение лапароскопии, в ходе которой определялся характер патологии и внутрибрюшных осложнений, рациональный вид оперативного вмешательства.
Методика лапароскопического ушивания перфоративных язв желудка и ДПК.
Под пупком открытым способом в брюшную полость вводился 5-мм троакар, накладывался пневмоперитонеум. В ходе лапароскопии устанавливались локализация перфорации и выраженность воспалительного процесса в брюшной полости. Визуализировали перфоративное отверстие на передней стенке желудка или ДПК (рис. 1.) 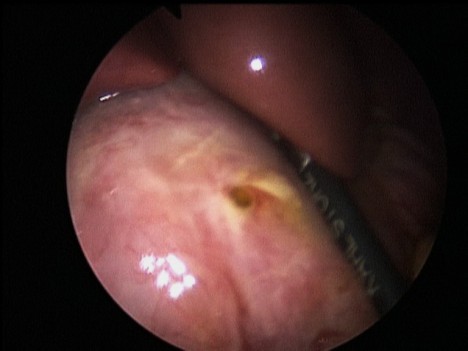
(Интраоперационное фото. Перфоративная язва двенадцатиперстной кишки.)
При решении о лапароскопическом ушивании перфоративной язвы дополнительные 5-мм троакары вводили в правой и левой мезогастральной областях. Аспирировали отсосом патологического содержимое брюшной полости, которое направляли на бактериологическое исследование. Перфоративное отверстие ушивали путем наложения одно-или двухрядных отдельных узловых интракорпоральных швов нитями викрил 4-0 с перитонизацией участком большого сальника (рис. 2.). 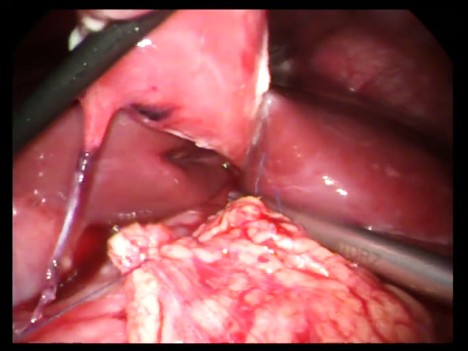
(Лапароскопическое ушивание перфоративной язвы с перитонизацией большим сальником.)
Санация брюшной полости достигалась путем тщательной аспирации патологического содержимого из брюшной полости, при интраоперационных данных разлитого перитонита выполняли санацию брюшной полости путем промывания последней раствором фурациллина до чистых промывных вод применением системы ирригации-аспирации под визуальным контролем. Дренирование брюшной полости выполнялось однопросветным страховым дренажем. При отказе от лапароскопии и установлении показаний к конверсии оперативный доступом была верхне-срединная лапаротомия.
Результаты.
Клинико – инструментальные, анамнестические данные, виды оперативного лечения больных представлены в таблице.
Таблица.
Характеристика больных с перфоративными язвами желудка и двенадцатиперстной кишки
|
Характеристики |
Пациенты (№) |
|||||||||||||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
12 |
13 |
14 |
|
|
Пол/возраст |
М/15,9 |
М/2,2 |
М/14,9 |
М/16,5 |
Д/5,4 |
М/14,1 |
М/1,7 |
М/14,8 |
Д/17,8 |
Д/10,2 |
М/16,5 |
М/1,5 |
М/17,6 |
М/5,2 |
|
Острое начало заболевания |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
«Гастроэнтерологический» анамнез |
- |
- |
- |
- |
- |
- |
- |
- |
+ |
- |
- |
- |
- |
- |
|
Предшествующая терапия: |
- |
НПВС |
- |
- |
- |
- |
- |
- |
- |
ГКС |
- |
- |
- |
- |
|
Догоспитальный период (часы) |
7 |
72 |
8 |
24 |
24 |
22 |
72 |
2 |
3 |
24 |
72 |
3 |
6 |
24 |
|
Обзорная рентгенография БП: -свободный газ -признаки непроходимости |
+ + - |
+ + - |
+ + + |
+ - - |
- - - |
+ + + |
+ + + |
+ + - |
+ + - |
+ + - |
+ + - |
+ + - |
+ + - |
- - - |
|
УЗИ брюшной полости: - свободный газ -иные показатели «ургентности» |
+ - + |
+ - + |
+ + + |
+ - + |
+ - + |
+ - + |
+ + + |
+ - + |
+ + + |
+ + + |
+ + + |
+ - + |
+ + + |
- - - |
|
Перфорация желудка Перфорация ДПК |
+ - |
- + |
+ - |
- + |
+ - |
+ - |
- + |
+ - |
+ - |
- + |
+ - |
+ - |
+ - |
+ |
|
Диаметр перфорации (мм) |
0,6 |
1,2 |
0,6 |
0,5 |
0,5 |
0,5 |
1,2 |
0,4 |
0,4 |
0,4 |
0,8 |
0,2 |
0,2 |
- |
|
Дооперационный период (часы) |
2 |
2 |
5 |
4 |
2 |
3 |
4 |
4 |
4 |
5 |
2 |
3 |
12 |
16 |
|
Вид операции |
ЛС, ЛТ |
ЛС, ЛТ |
ЛС |
ЛС, ЛТ |
ЛС |
ЛТ |
ЛЦ, ЛТ |
ЛС |
ЛС |
ЛС |
ЛС |
ЛС |
ЛС |
ЛС |
|
Осложненное течение (перитонит) |
- |
+ |
+ |
+ |
- |
- |
+ |
- |
- |
- |
+ |
- |
- |
- |
|
Операционное время (мин) |
80 |
120 |
90 |
55 |
105 |
60 |
90 |
60 |
90 |
160 |
150 |
110 |
75 |
140 |
М: мальчик; Д: девочка; УЗИ: ультразвуковое исследование; ДПК: двенадцатиперстная кишка; ЛС: лапароскопия; ЛТ: лапаротомия; ЛЦ: лапароцентез; НПВС: нестероидные противовоспалительные средства; ГКС: глюкокортикостероиды
Пациенты были госпитализированы в стационар, преимущественно, с болевым абдоминальным синдромом (12), с подозрением на острое нарушение мозгового кровообращения (1) и приступом бронхиальной астмы (1). Анализ предшествующей терапии у последних больных показал, что имела место длительная медикаментозная терапия, в том числе, с использованием глюкокортикостероидов, которые являются факторами риска развития язв ДПК и желудка. Предшествующая медикаментозная терапия нестероидными противовоспалительными средствами (НПВС) имела место еще в 1 наблюдении у ребенка с подозрением на острую респираторную вирусную инфекцию (ОРВИ).
Изучение анамнестических данных показало, что длительный гастроэнтерологический анамнез был отмечен только в 1 наблюдении. В остальных случаях развитие заболевания имело место на фоне полного здоровья. Среди провоцирующих факторов можно отметить погрешности в питании накануне заболевания у 2 больных.
Средний возраст больных в исследуемой группе составил 12,1± лет (от 2,2 до 17,8 лет). Догоспитальный период составил, в среднем 26 ± часов (от 3 до 72 часов).
Состояние больных при поступлении было расценено как тяжелое у 9 (64%) больных, что потребовало проведения кратковременной предоперационной подготовки. В клинической картине пациентов превалировал выраженный болевой абдоминальный синдром преимущественно в верхнем этаже брюшной полости, имели место симптомы раздражения брюшины и пассивное мышечное напряжение. Помимо болевого синдрома у 10 детей наблюдались выраженные диспепсические расстройства: рвота, тошнота, разжиженный стул. В 1 наблюдении у больного 2 лет были отмечены эпизоды желудочного кровотечения (мелена) в течение последних 3-х дней на фоне приема НПВС по поводу высокой температуры при ОРВИ.
Рентгенологическое исследование брюшной полости было информативным в большинстве наблюдений - свободный газ под диафрагмой был выявлен у 12 (86%), а признаки динамической кишечной непроходимости - у 3(24%) больных. Ультразвуковое исследование брюшной полости также было информативным в большинстве наблюдений: ультразвуковые показатели «ургентности» были выявлены в 10 (79%) наблюдениях, а свободный газ под передней брюшной стенкой - у 6(43%) больных.
Уровень лейкоцитов в крови колебался от 6.9 до 17,3х109/л и составил в среднем 11,5х109/л+2,4. Дооперационный диагноз был сформулирован как «перфорация полого органа, перитонит» у 12(86%), острый аппендицит у 1 (7%), перекрут сальника у 1 (7%) больного.
Лапароскопическое ушивание перфоративных язв желудка и ДПК было успешным в 9 (64%) наблюдениях, конверсию выполнили в 3 (21%) случаях, «открытые» оперативные вмешательства были выполнены у 2 (14%) больных. Отказ от применения лапароскопических технологий был обусловлен тяжелым состоянием пациента (1), ранним возрастом больного (1) и слабой подготовленностью хирурга в области лапароскопических технологий (3). В ходе ревизии брюшной полости перфоративные отверстия были выявлены в стенке желудка (10) и двенадцатиперстной кишки (4). Патологический выпот в брюшной полости с примесями желчи и желудочного содержимого имел место преимущественно в верхнем этаже брюшной полости, местами в латеральных каналах и полости малого таза. Начальные этапы инфицирования брюшной полости были отмечены в 9 (64%) наблюдениях, явления разлитого перитонита у 5 (36%) больных. Средний размер перфораций составил 0,5мм (от 0,2 до 1,2 мм), причем наибольший диаметр перфоративных отверстий был отмечен в ходе лапаротомии (0,7 мм) по сравнению с лапароскопией. Дополнительная санация брюшной полости потребовалась 5 (36%) больным с признаками распространенного перитонита. Среднее время оперативного вмешательства в лапароскопическом варианте составило порядка 95 ± минут (от 55 до 140 минут), в «открытом» - 87 ± минут (от 60 до 120 минут).
Послеоперационный период протекал гладко, без осложнений. В послеоперационном периоде проводилась традиционная антибактериальная, инфузионно-коррегирующая терапия. Контрольная эзофагогастродуоденоскопия (ЭГДС) была выполнена, в среднем через 2 недели, всем больным после оперативного вмешательства. При ЭГДС были отмечены признаки формирования рубца в зоне ушивания перфораций.
Обсуждение.
В представленном материале в структуре экстренно госпитализированных больных пациенты с перфоративными язвами желудка и ДПК составили крайне немногочисленную группу, что соответствует литературным данным последних лет [1].
В клинических проявлениях заболевания превалируют рецидивирующие боли в животе, а среди осложнений – язвенные кровотечения, перфорации и пилородуоденальный стеноз. Развитие инструментальных методов обследования больных привело к увеличению числа пациентов с язвенной болезнью. В настоящее время медикаментозная терапия язвенной болезни (H2 блокаторы, ингибиторы протонной помпы и терапия, направленная на эрадикацию H. pylori ) практически свели к минимуму необходимость оперативного лечения больных за исключением экстренной операции в случае развития осложнений.
Последние публикации, посвященные лечению осложненной язвенной болезни у детей и подростков, представлены сериями наблюдений порядка 115 больных [6]. Показана эффективность эндоскопических технологий остановки язвенного кровотечения у 75-90% больных, что снимает необходимость гемотрансфузий крови и оперативного лечения [8,9]. Рецидивы кровотечений после эндоскопического гемостаза встречаются в первую неделю после первичной остановки кровотечения 10-30% случаев.
Перфорация является вторым по частоте встречаемости осложнением течения язвенной болезни желудка и ДПК. Среди взрослого населения осложненное течение язвенной болезни в виде перфорации желудка и ДПК отмечено в 10% наблюдений. Сообщения о перфоративных язвах у детей и подростков представлены немногочисленными сериями, включающих до 15 наблюдений. По нашим данным в структуре экстренно оперированных больных за 6-летний период 14 пациентов с перфоративными язвами желудка и ДПК составили менее 1% наблюдений.
Анализ анамнестических данных показал, что провоцирующие факторы и гастроэнтерологический анамнез имел место только у 2 (14%) больных. Показания к оперативному лечению устанавливались на основании клинических проявлений острого живота и результатов рентгенологического исследования брюшной полости (наличия свободного газа под диафрагмой). Вместе с тем, основания для проведения рентгенологического исследования брюшной полости возникали далеко не всегда при клинической картине «острого живота», что было основано как со стереотипом мышления специалистов о наиболее частой причине болевого абдоминального синдрома (остром аппендиците), так и с отсутствием в анамнезе провоцирующих факторов язвенной болезни. В проведенном нами исследовании именно острота развития болевого абдоминального синдрома и тяжесть состояния больных при поступлении диктовали необходимость рентгенологического исследования брюшной полости, ставшего информативным у 12 (86%) больных. Ультразвуковое исследование брюшной полости, входящее в стандарт обследования пациентов с подозрением на острую хирургическую патологию, было информативным в 10 (79%) наблюдениях, когда были выявлены показатели «ургентности», а свободный газ под передней брюшной стенкой был констатирован у 6(43%) больных.
Впервые лапароскопическое ушивание перфоративной язвы желудка было выполнено в 1990 году, в последующем, после проведенного ряда рандомизированных исследований методика постепенно была признана в мире «золотым стандартом». Среди очевидных преимуществ были отмечены простота выполнения, быстрота и эффективность при низкой частоте осложнений послеоперационных осложнений. Были показаны более быстрое восстановление пациентов в раннем послеоперационном периоде, снижение характера и частоты послеоперационных осложнений, а также летальности. В последующем принципы миниинвазивной хирургии перфоративных язв желудка и ДПК стали использовать и в детской хирургии. Несмотря на возражения ряда специалистов о необходимости проведения радикальных (патогенетически обоснованных) оперативных вмешательств с целью предотвращения рецидива заболевания, представлены хорошие результаты лапароскопического ушивания перфоративных язв желудка и ДПК. Среди ограничений для лапароскопического ушивания перфоративных язв желудка и ДПК отмечают размеры перфорации, выраженность перифокального воспаления, а также распространенность перитонита, затрудняющего ревизию брюшной полости. Так, по литературными данным, показаны статистически достоверные отличия размере перфорации, когда были выполнены лапароскопические и «открытые» оперативные вмешательства. С нашей точки зрения, достоверных отличий размера перфораций нет, в большей степени имеют значение локализация поражения и выраженность перифокального воспаления, что оказывает влияние на возможность лапароскопического ушивания дефекта. Распространенность перитонита, как фактор, снижающий эффективность лапароскопических технологий, с нашей точки зрения имеет относительное значение. С учетом сроков госпитализации больных при остро возникшей перфорации желудка и ДПК и рапространенностью перитонита лапароскопическое ушивание перфорации становится операцией выбора. В нашем исследовании оперативные вмешательства были выполнены в лапароскопическом варианте в 9(64%) наблюдениях. Отказ у 5(36%) больных от лапароскопического варианта оперативного вмешательства в большей степени был определен уровнем подготовки специалистов в области лапароскопии. Редкая встречаемость перфоративных язв желудка и ДПК отчасти определяли субъективные показания для конверсии и завершения оперативного вмешательства в «открытом» варианте. Вместе с тем, с нашей точки зрения, имеют место объективные показания для конверсии, связанные с распространенностью перитонита, тяжестью состояния и возрастом больных. В совокупности последние факторы могут существенно удлинять и усложнять у крайне тяжелых больных не только оперативное вмешательство но и проведение анестезиологического пособия.
Таким образом, становится очевидным, что лапароскопические технологии в настоящее время занимают приоритетное место в диагностике и хирургическом лечении больных с перфоративными язвами желудка и ДПК.
Выводы.
- В структуре экстренно оперированных больных пациенты с перфоративными язвами желудка и ДПК встречаются менее 1 % наблюдений.
- В клинической картине заболевания превалируют возникшие на фоне полного здоровья симптомы «остро возникшей катастрофы» в брюшной полости в виде выраженного болевого абдоминального синдрома. С учетом клинико-инструментальных данных дооперационный диагноз перфорации полого органа может быть установлен в 86% наблюдений.
- Лапароскопическое ушивание перфоративных язв желудка и ДПК эффективно у 64% больных, а миниинвазивные технологии можно считать приоритетными у данной категории пациентов.
- Ограничения лапароскопических технологий обусловлены распространенностью перитонита, тяжестью состояния, возрастом больных, а также подготовленностью специалистов в области лапароскопии.
Литература
- Carol W.Y.Wong, Patrick H.Y. Chung, Paul K.H. Tam, Kenneth K.Y. Wong. Laparoscopic versus open operation for perforated peptic ulcer in pediatric patients: A 10-year experience. Journal of Pediatric Surgery 50 (2015) 2038–2040
- Lickstein L, Matthews J. Elective surgical management of peptic ulcer disease. Probl Gen Surg 1997; 14:37–53.
- Noguiera C, Silva AS, Santos JN, et al. Perforated peptic ulcer: main factors of morbidity and mortality. World J Surg 2003;27(7):782–7.
- Thorsen K, Søreide JA, Kvaløy JT, et al. Epidemiology of perforated peptic ulcer: ageand gender-adjusted analysis of incidence and mortality. World J Gastroenterol 2013;19(3):347–54.
- Nathanson LK, Easter DW, Cuschieri A. Laparoscopic repair/peritoneal toilet of perforated duodenal ulcer. Surg Endosc 1990;4(4):232–3.
- Mouret P, Francois Y, Vignal J, et al. Laparoscopic treatment of perforated peptic ulcer. Br J Surg 1990;77(9):1006.
- Madiba TE, Nair R, Mulaudzi TV, et al. Perforated gastric ulcer — reappraisal of surgical options. S Afr J Surg 2005;43(3):58–60.
- Chey WD, Wong BC. American College of Gastroenterology guideline on the management of Helicobacter pylori infection. Am J Gastroenterol 2007;102(8):1808–25.
- Smith MP. Decline in duodenal ulcer surgery. JAMA 1977;237(10):987–8.
- Wyllie J, Alexander-Williams J, Kennedy T, et al. Effect of Cimetidine on surgery for duodenal ulcer. Lancet 1981;317(8233):1307–8.
- Coghlan JG, Humphries H, Dooley C, et al. Campylobacter pylori and recurrence of duodenal ulcers — a 12-month follow-up study. Lancet 1987;330(8568):1109–11.
- Dunn S, Weber TR, Grosfeld JL, et al. Acute peptic ulcer in childhood. Emergency surgical therapy in 39 cases. Arch Surg 1983;118(5):656–60.
- Testini M, Portincasa P, Piccinni G, et al. Significant factors associated with fatal outcome in emergency open surgery for perforated peptic ulcer. World J Gastroenterol 2003;9(10):2338–40.
- Edwards MJ, Kollenberg SJ, Brandt ML, et al. Surgery for peptic ulcer disease in children in the post-histamine2-blocker era. J Pediatr Surg 2005;40(5):850–4.
- Lau WY, Leung KL, Kwong KH, et al. A randomized study comparing laparoscopic versus open repair of perforated peptic ulcer using suture or sutureless technique. Ann Surg 1996;224(2):131–8.
- Lau JY, Lo SY, Ng EK, et al. A randomized comparison of acute phase response and endotoxemia in patients with perforated peptic ulcers receiving laparoscopic or open patch repair. Am J Surg 1998;175(4):325–7.
- Bertleff MJ, Halm JA, Bemelman WA, et al. Randomized clinical trial of laparoscopic versus open repair of the perforated peptic ulcer: the LAMA Trial. World J Surg 2009;33(7):1368–73.
- Siu WT, Chau CH, Law BK, et al. Routine use of laparoscopic repair for perforated peptic ulcer. Br J Surg 2004;91(4):481–4.
- Wong BP, Chao NS, Leung MW, et al. Complications of peptic ulcer disease in children and adolescents: minimally invasive treatments offer feasible surgical options. J Pediatr Surg 2006;41(12):2073–5.
- Chan KL, Tam PK, Saing H. Long-term follow-up of childhood duodenal ulcers. J Pediatr Surg 1997;32(11):1609–11.
- Hua MC, Kong MS, Lai MW, et al. Perforated peptic ulcer in children: a 20-year experience. J Pediatr Gastroenterol Nutr 2007;45(1):71–4.
- Yildiz T, Ilce HT, Ceran C, et al. Simple patch closure for perforated peptic ulcer in children followed by Helicobacter pylori eradication. Pak J Med Sci 2014;30(3): 493–6.
- Azarow K, Kim P, Shandling B, et al. A 45-year experience with surgical treatment of peptic ulcer disease in children. J Pediatr Surg 1996;31(6):750–3.
- Di Lorenzo C, Colletti RB, Lehmann HP, et al. Chronic abdominal pain in children: a technical report of the American Academy of Pediatrics and the North American Society for Pediatric Gastroenterology, Hepatology and Nutrition. J Pediatr Gastroenterol Nutr 2005;40 (3):249–61.
- Thakkar K, Gilger MA, Shulman RJ, et al. EGD in children with abdominal pain: a systematic review. Am J Gastroenterol 2007;102(3):654–61.
- Metzger J, Styger S, Sieber C, et al. Prevalence of Helicobacter pylori infection in peptic ulcer perforations. Swiss Med Wkly 2001;131(7-8):99–103.
- Seelig MH, Seelig SK, Behr C, et al. Comparison between open and laparoscopic technique in the management of perforated gastroduodenal ulcers. J Clin Gastroenterol 2003;37(3):226–9.
- Ng EK, LamYH, Sung JJ, et al. Eradication of Helicobacter pylori prevents recurrence of ulcer after simple closure of duodenal ulcer perforation: randomized controlled trial. Ann Surg 2000; 231(2):153–8.
- Sharma AK, Mittal S,Malvi SK. Association of Helicobacter pylori with peptic perforation in Chhattisgarh region of India. Trop Gastroenterol 2000; 21(1):42–3.
- Chu KM, Kwok KF, Law SY, et al. Helicobacter pylori status and endoscopy follow-up of patients having a history of perforated duodenal ulcer. Gastrointest Endosc 1999; 50(1):58–62.