Синдром отёчной мошонки - показание к срочному обращению в многопрофильный стационар
Стоногин С.В., Мираков К.К., Дзядчик А.В., Е.А. Таширова, А.Г. Мирошниченко
Представляем клиническое наблюдение синдрома отёчной гиперемированной мошонки у мальчика 14 лет, находившегося на отдыхе в сельской местности. Со слов ребёнка на фоне полного здоровья у него появилась выраженная болезненность в правой половине мошонки, отёк мошонки, яичко как ему показалось «подтянулось» кверху. Он обратился в ближайший сельский стационар, где ему назначили антибактериальную терапию, которую проводили в течение 7 суток без какого-либо положительного эффекта.
Родители привезли ребенка в нашу клинику через 7 суток от начала заболевания. При поступлении выполнено УЗИ органов мошонки по экстренным показаниям. Согласно протоколу, правое яичко расположено в мошонке, размеры соответствуют возрастной норме, ротировано. Структура неоднородная, повышенной эхогенности. Кровоток при ЦДК не регистрируется. Придаток яичка справа: неоднородной структуры, повышенной эхогенности. Семенной канатик закручен в виде узла, кровоток в нем не прослеживается. Левое яичко: Расположено в мошонке, размеры соответствуют возрастной норме. Структура однородная, средней эхогенности. Кровоток при ЦДК сохранен. Придаток яичка слева: не изменен. Вены гроздевидного сплетения слева не расширены. Оболочки яичка не изменены. Жидкость и патологические включения в полости мошонки: в правой половине мошонки определяется небольшое количество жидкости, определяется отечность мягких тканей. Заключение. Эхопризнаки перекрута правого яичка, орхоэпидидимита справа, отек мягких тканей правой половины мошонки.
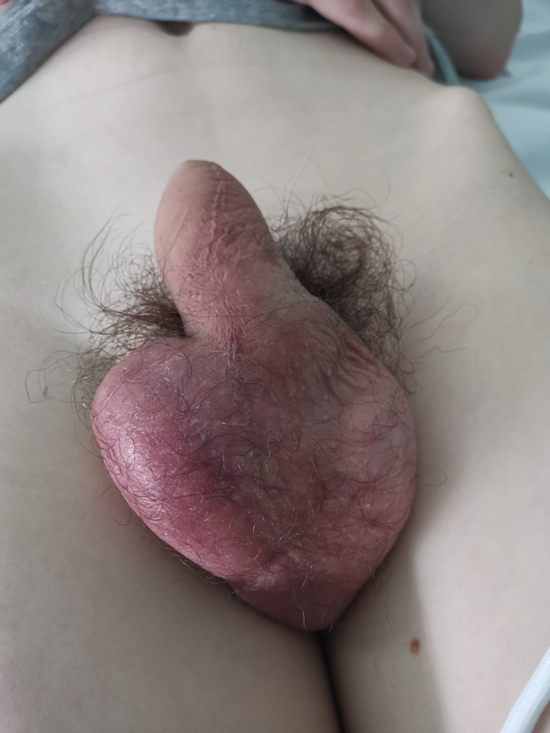
Рис 1: при осмотре отмечаются отёк и гиперемия правой половины мошонки. Яичко подтянуто к корню мошонки
Мальчик был оперирован по экстренным показаниям.
Под наркозом скрототомия справа по кожной складке. Выделилось умеренное количество геморрагического выпота (5мл). Оболочки яичка отечные, утолщены до 1см, кровотечение невыражено. Гемостаз с использованием электрокоагуляции. При ревизии правое яичко перекручено вместе с придатком на 540 градусов по часовой стрелке, темного цвета. Придаток яичка отёчный, также темного цвета. Произведена деторзия яичка. Блокада семенного канатика 10мл 0.5% раствора новокаина. После блокады семенного канатика отечность яичка несколько уменьшилась. Цвет яичка практически не изменился. Фиксация яичка двумя узловыми швами к перегородке мошонки.
В послеоперационном периоде проведена противовоспалительная терапия, гормональная терапия, физиолечение, антибактериальная терапия.
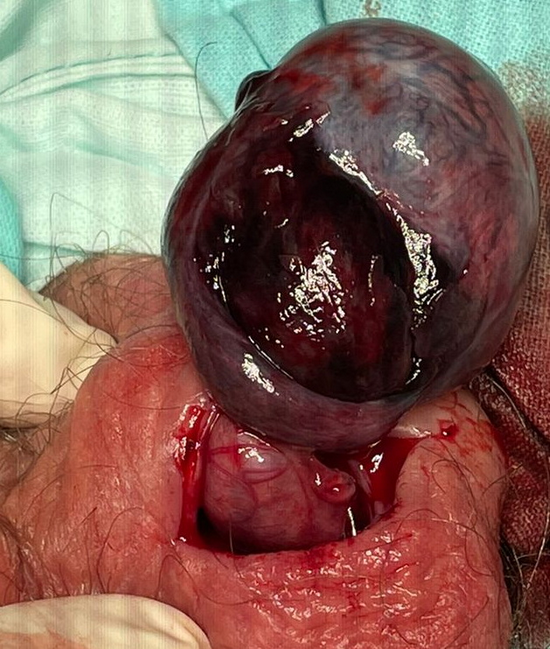
Рис 2 – интраоперационное фото. Яичко перекручено на 3 оборота, темного цвета
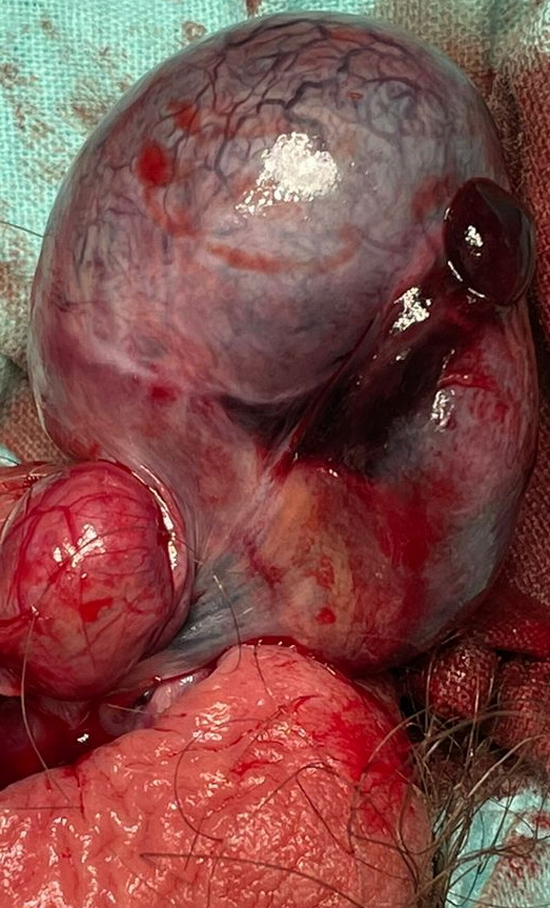
Рис 3 – интраоперационное фото. Видя яичка после деторзии и проведения блокады семенного канатика
Цель представленного клинического наблюдения – обратить внимание родителей на тот факт, что при появлении жалоб на боли в мошонке у ребёнка необходимо безотлагательно обращаться в многопрофильный стационар, чтобы исключить самую неблагоприятную нозологическую форму синдрома – перекрут яичка. Экстренное оперативное вмешательство, проведенное в первые 6 часов заболевания, позволит избежать атрофии яичка у 90% пациентов в последующем и других грозных осложнений этого заболевания. В нашеё практике имеет место наблюдение, когда мы консультировали ребенка, живущего в сельской местности, через интернет и мобильный телефон, в результате его вовремя госпитализировали в областную детскую больницу и вовремя прооперировали с благоприятным исходом.
Мальчик бал повторно госпитализирован через 4 месяца. Местный, локальный статус. Паховые области без видимых изменений, безболезненные. Половые органы по мужскому типу, развиты по возрасту, сформированы правильно. Левое яичко в мошонке, безболезненное. Мошонка слева не изменена. В области мошонки справа послеоперационная рана покрытая корочкой. Отделяемого нет. Отёка и гиперемии нет.
Ультразвуковое исследование органов мошонки. Описание: Исследование на аппарате Siemens Acuson NX 3 Elite, датчик VF 12-4
Правое яичко: дифференцировка затруднена из-за выраженных диффузных изменений яичка. 3/4 структуры яичка имеет выраженно фиброзированную сетчато-ячеистую структуру. Неизмененная ткань по периферии ближе к нижнему полюсу и в области нижнего полюса. Средостение не дифференцируется. Верхний полюс эвентрирован в рану. Размеры: 46х21х26мм, V= 13,14см3. Интратестикулярный кровоток в неизмененной ткани сохранен, картируется с помощью энергетического Доплера. Придаток яичка не дифференцируется. Левое яичко: без динамики. Жидкость в полости мошонки не выявлены. Паховый канал не изменен. Заключение: Эхопризнаки выраженных диффузных изменений правого яичка, эвентрация верхнего полюса правого яичка (Рис 4 - Рис 10).
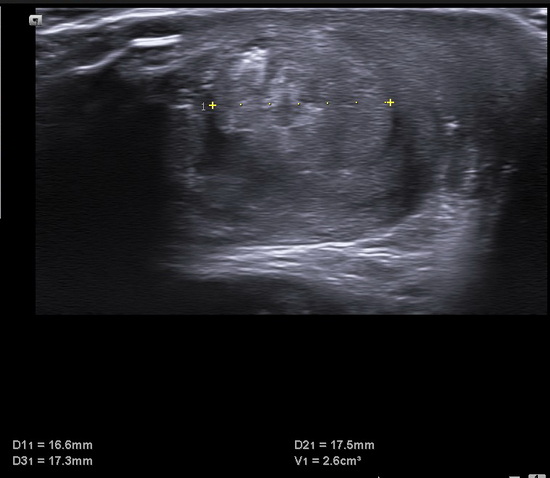
Рис 4. УЗИ мошонки
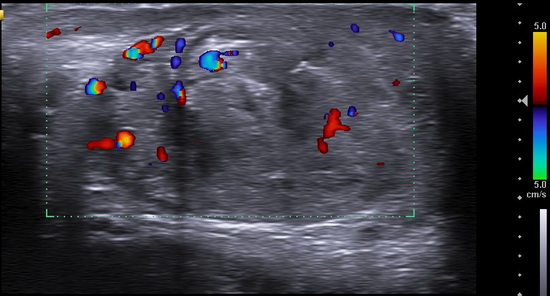
Рис 5. УЗИ мошонки
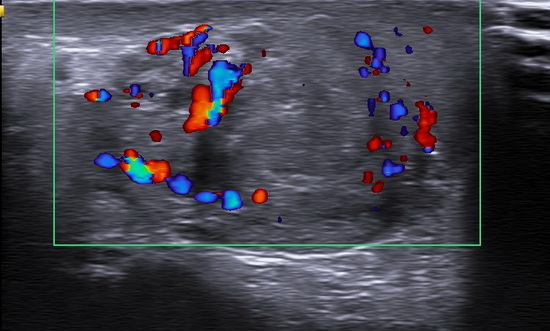
Рис 6. УЗИ мошонки
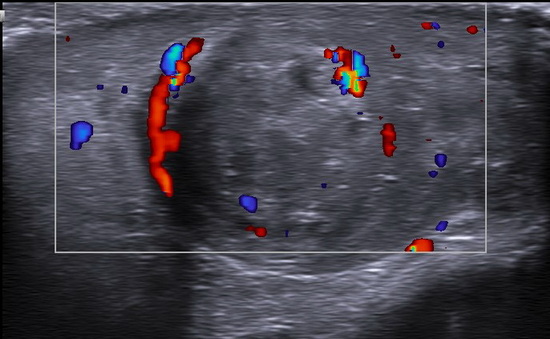
Рис 7. УЗИ мошонки
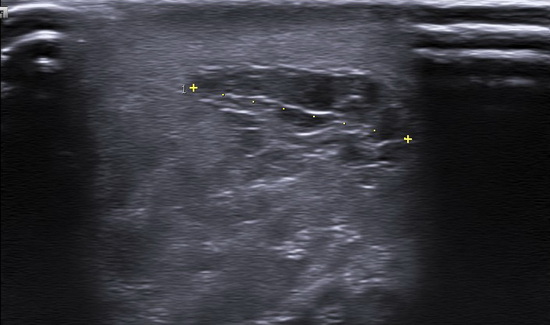
Рис 8. УЗИ мошонки
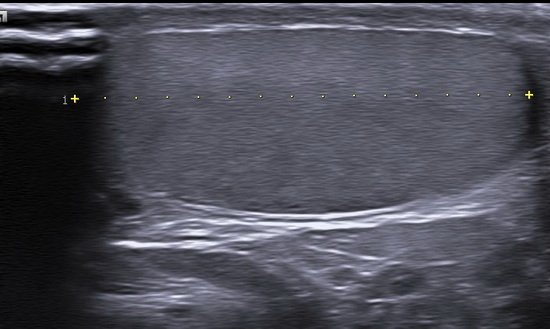
Рис 9. УЗИ мошонки
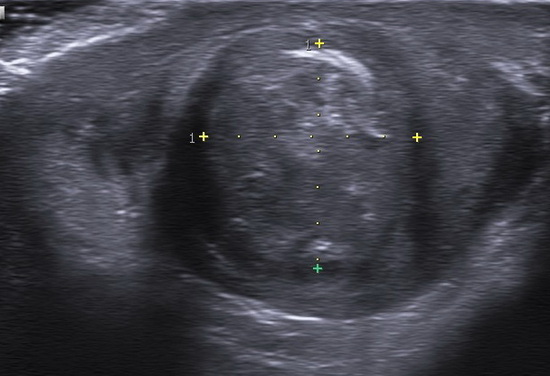
Рис 10. УЗИ мошонки
Мальчик был оперирован. Ревизия мошонки. В асептических условиях операционной, после обработки операционного поля дважды спиртовым раствором хлоргексидина, тупым и острым путем открыта рана. По центру раны струп 2х2см, вокруг участок некротизированной кожи, последнее иссечено. На рану выведено яичко и придаток. Яичко субтотально некротизировано, придаток отечен, гиперемирован. Иссечены некротизированные участки яичка электроножом (Рис 11- Рис 13).
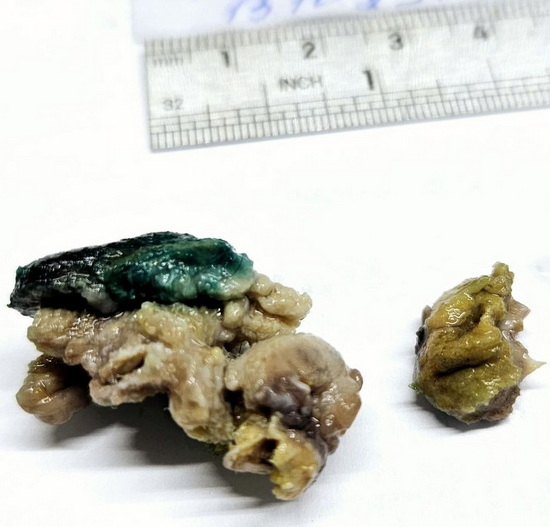
Рис 11. Макропрепарат удаленных некротизированных тканей яичка

Рис 12. Макропрепарат удаленных некротизированных тканей яичка

Рис 13. Макропрепарат удаленных некротизированных тканей яичка
https://youtu.be/LMLsgIA0jTY?si=m3MDUC8BEv8-JgBu – видео операции.
Ультразвуковое исследование органов мошонки
Исследование выполнено на аппарате Acuson NX3, датчик CH 5-2, VF 12-4. Правое яичко: расположено в мошонке, контуры неровные, нечеткие. Размеры: 17х17х16 мм, V= 2,6 см3. Структура не дифференцирована, пониженной эхогенности, значительно неоднородна за счет чередования гипер-и гипоэхогенных мелких включений, мелких жидкостных скоплений. Интратестикулярный кровоток резко ослаблен, единичные цветовые сигналы по периферии.
Левое яичко: расположено в мошонке, контуры ровные. Размеры: 41х18х24 мм. V=9 см3 Структура средней эхогенности, однородна.
Интратестикулярный кровоток сохранен. Придаток яичка справа мм, без особенностей. Придаток яичка слева мм, без особенностей.
Размеры гонад симметричны, соответствуют возрасту ребенка.
Семенной канатик справа/слева не утолщен, не деформирован. Кровоток в магистральных сосудах яичка справа/слева сохранен. Вены гроздевидного сплетения справа/слева не расширены. Оболочки яичка справа диффузно утолщены до 12 мм, по передне-медиальной стенке определяется межоболочечной скопление жидкости ячеистой структуры размерами 18х11х20 мм - гематома, слева оболочки -не изменены. Заключение: Эхопризнаки уменьшения размеров, выраженных диффузных ишемических изменений паренхимы правого яичка, межоболочечной гематомы справа.
Морфологические исследования
Макроскопическое описание - в одном контейнере два немаркированных фрагмента ткани: 1) фрагмент ткани размером 1,2х1,0х0,6см ярко-желтого цвета, плотно-эластичной консистенции; 2) фрагмент ткани размером 3,0х2,0х1,5см, ярко-желтого цвета с участком темно-коричневого цвета, по краю окрашенный бриллиантовой зеленью, плотно-эластичной консистенции.;
Микроскопическое описание. В доставленном материале определяются фрагменты тотально некротизированного яичка с участками грануляционной ткани, выраженным фиброзом по периферии, участками инфильтрации нейтрофилами, лимфоцитами, гистиоцитами, немногочисленными многоядерными клетками, отложением гранул желто-коричневого пигмента, колониями микроорганизмов. Заключение: Гистологическая картина соответствует некрозу яичка с участками экссудативно-продуктивного воспаления, разрастанием грануляционной ткани, фиброзом (Рис 14 - Рис 20).
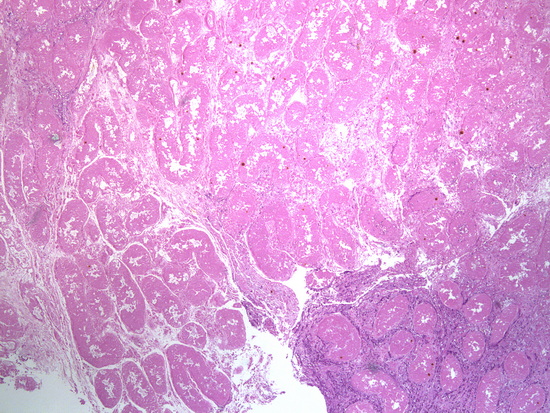
Рис 14. Окраска гематоксилин-эозин, увеличении х40, некроз яичка с участками инфильтрации нейтрофильными лейкоцитами
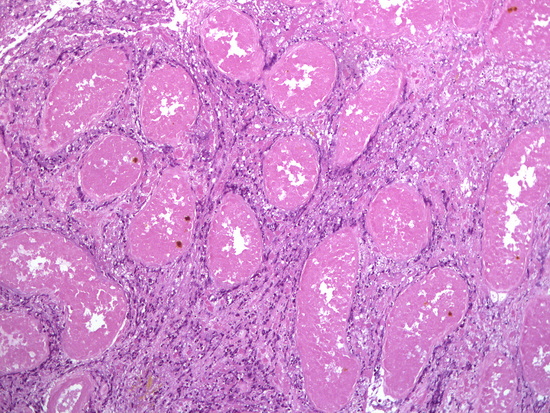
Рис 15. Окраска гематоксилин-эозин, увеличении х100, некроз семенных канальцев, инфильтрация нейтрофильными лейкоцитами интерстиция
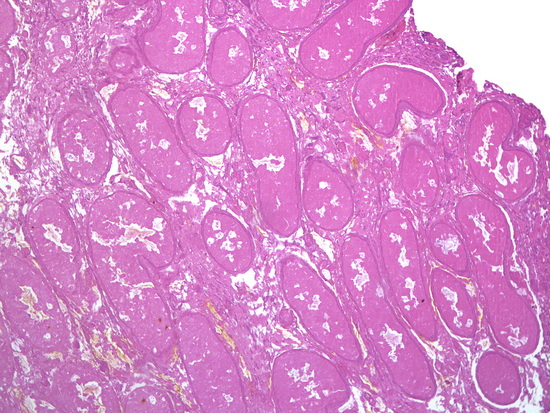
Рис 16. Окраска гематоксилин-эозин, увеличении х100, некроз яичка
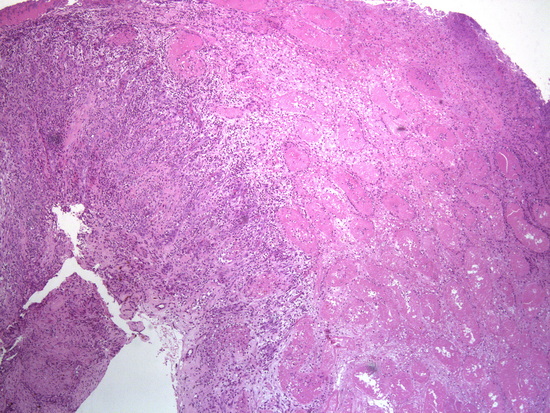
Рис 17. Окраска гематоксилин-эозин, увеличении х 40, некроз яичка с грануляционной тканью
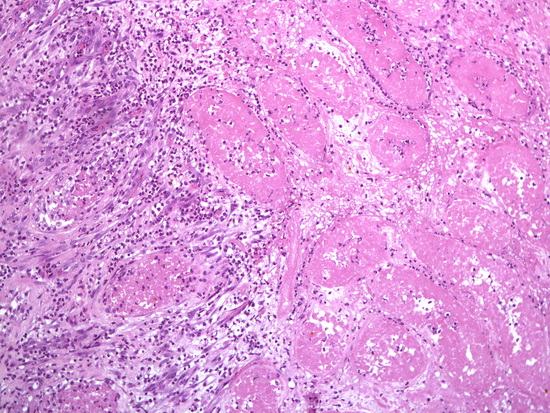
Рис 18. Окраска гематоксилин-эозин, увеличении х 100, некроз яичка с грануляционной тканью
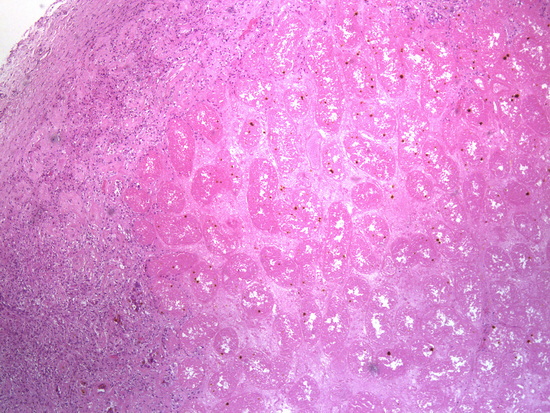
Рис 19. Окраска гематоксилин-эозин, увеличении х40, некроз яичка, фиброз оболочек, очаговая инфильтрация лимфоцитами, гистиоцитами
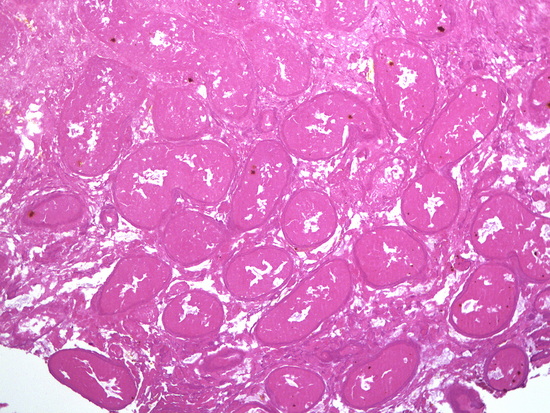
Рис 20. Окраска гематоксилин-эозин, увеличении х100, некроз яичка
Цель представленного клинического наблюдения – обратить внимание родителей на тот факт, что при появлении жалоб на боли в мошонке у ребёнка необходимо безотлагательно обращаться в многопрофильный стационар, чтобы исключить самую неблагоприятную нозологическую форму синдрома – перекрут яичка. Экстренное оперативное вмешательство, проведенное в первые 6 часов заболевания, позволит избежать атрофии яичка у 90% пациентов в последующем и других грозных осложнений этого заболевания. В нашей практике имеет место наблюдение, когда мы консультировали ребенка, живущего в сельской местности, через интернет и мобильный телефон, в результате его вовремя госпитализировали в областную детскую больницу и вовремя прооперировали с благоприятным исходом.
Литература
- Chang-Kun Mao, Yong-Sheng Cao, Xiang Liu, Bo Peng , Han Chu, Qi-Fei Deng , Xin Yu , Cheng-Pin Tao , Tao Zhang , Chao Yang , Shan Peng. The diagnosis and treatment of testicular torsion in children with non-scrotal initial symptoms. Front Pediatr 2023 Jun 15; 11:1176345
Данные об авторах.
- Стоногин Сергей Васильевич – врач-хирург хирургического отделения ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ, кандидат медицинских наук. E-mail: svas70@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение хирургии. https://orcid.org/orcid 0000-0003-3531-5849
- Мираков Кирилл Константинович - врач-хирург хирургического отделения ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ, кандидат медицинских наук. E-mail: vokarim@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение хирургии. https://orcid.org/0000-0002-6343-1049
- Дзядчик Александр Валерьевич – заведующий хирургическим отделением ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. E-mail: dzyadchik@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение хирургии. https://orcid.org/orcid 0000-0002-6751-3068
- Таширова Екатерина Александровна – врач-патологоанатом отделения патологической анатомии ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. E-mail: tashirova.katya@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение патологической анатомии. https://orcid.org/0000-0002-5303-4349
- Мирошниченко Алексей Геннадьевич – врач ультразвуковой диагностики отделения ультразвуковой диагностики ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. E-mail: Ultrasound2020@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение ультразвуковой диагностики.
Scrotal Edema Syndrome – Indication for Emergency Referral to a Multidisciplinary Hospital
S.V. Stonogin, K.K. Mirakov, A.V. Dzyadchik, E.A. Tashirova, A.G. Miroshnichenko
We present a clinical case of scrotal edema syndrome with hyperemia in a 14-year-old boy who was on vacation in a rural area. According to the child, he experienced severe pain in the right side of the scrotum, scrotal swelling, and the testicle seemed to be "pulled up." He visited the nearest rural hospital, where he was prescribed antibacterial therapy, which was administered for seven days without any positive effect.
The parents brought the child to our clinic seven days after the onset of the disease. Upon admission, an emergency ultrasound of the scrotal organs was performed. According to the protocol, the right testicle was located in the scrotum, with size corresponding to the age norm, but it was rotated. The structure was heterogeneous with increased echogenicity. Blood flow was not detected using color Doppler imaging (CDI). The right epididymis was heterogeneous in structure with increased echogenicity. The spermatic cord was twisted into a knot, with no detectable blood flow. The left testicle was located in the scrotum, of normal size for age, with a homogeneous structure and medium echogenicity. CDI showed preserved blood flow. The left epididymis was unchanged. The veins of the pampiniform plexus were not dilated. The testicular membranes were unaltered. A small amount of fluid was observed in the right side of the scrotum, along with soft tissue edema.
Conclusion: Ultrasound signs of testicular torsion on the right, right-sided orchiepididymitis, and soft tissue edema of the right half of the scrotum.
Fig. 1: Clinical examination revealed edema and hyperemia of the right half of the scrotum. The testicle was pulled up toward the scrotal root.
The boy underwent emergency surgery.
Under anesthesia, a right-sided scrototomy was performed along the skin fold. A moderate amount of hemorrhagic effusion (5 ml) was released. The testicular membranes were edematous and thickened up to 1 cm, with mild bleeding. Hemostasis was achieved using electrocoagulation. Upon revision, the right testicle was found to be twisted together with the epididymis by 540 degrees clockwise, appearing dark in color. The epididymis was also edematous and dark. Detorsion of the testicle was performed. A blockade of the spermatic cord was carried out with 10 ml of 0.5% novocaine solution. After the blockade, testicular edema slightly decreased. However, the color of the testicle remained practically unchanged. The testicle was fixed with two interrupted sutures to the scrotal septum.
In the postoperative period, anti-inflammatory therapy, hormonal therapy, physiotherapy, and antibiotic therapy were administered.
Fig. 2: Intraoperative photo showing the testicle twisted three times, appearing dark.
Fig. 3: Intraoperative photo showing the testicle after detorsion and spermatic cord blockade.
Discussion
The purpose of this clinical case is to draw parents' attention to the fact that when a child complains of testicular pain, immediate referral to a multidisciplinary hospital is essential to exclude the most severe form of the syndrome—testicular torsion. Emergency surgical intervention within the first six hours of the disease allows for the prevention of testicular atrophy in 90% of patients and other severe complications. In our practice, we have also consulted a child living in a rural area via the Internet and mobile phone, which resulted in timely hospitalization at a regional children's hospital and successful surgery with a favorable outcome.
Follow-up Examination
The boy was re-hospitalized after four months.
Local examination: The inguinal areas showed no visible changes and were painless. The external genitalia were normally developed for age and properly formed. The left testicle was in the scrotum and painless. The left side of the scrotum was unchanged. On the right side of the scrotum, a postoperative wound was covered with a crust. No discharge was observed. There was no edema or hyperemia.
Ultrasound Examination of the Scrotal Organs:
Performed on a Siemens Acuson NX 3 Elite device, using VF 12-4 probe.
Right testicle: Differentiation was difficult due to pronounced diffuse changes. Three-quarters of the testicular structure exhibited a pronounced fibrotic reticular-lattice structure. Unaffected tissue was present peripherally near the lower pole and in the lower pole area. The mediastinum was not differentiated. The upper pole was everted into the wound. Size: 46×21×26 mm, Volume: 13.14 cm³. Intratesticular blood flow was preserved in unaffected tissue, detected using energy Doppler. The right epididymis was not differentiated. Left testicle: No changes. No fluid detected in the scrotal cavity. The inguinal canal was unchanged.
Conclusion: Ultrasound signs of severe diffuse changes in the right testicle, eversion of the upper pole of the right testicle.
Fig. 4–10: Scrotal ultrasound images.
Second Surgery
A scrotal revision was performed. In aseptic surgical conditions, after double treatment of the surgical field with alcohol-based chlorhexidine, the wound was opened by blunt and sharp dissection. In the center of the wound, there was a 2×2 cm eschar, surrounded by necrotic skin, which was excised. The testicle and epididymis were exposed. The testicle was found to be sub-totally necrotic, and the epididymis was edematous and hyperemic. Necrotic areas of the testicle were excised using an electrosurgical knife.
Fig. 11–13: Macroscopic specimens of the excised necrotic testicular tissues.
Histopathological Examination
Macroscopic Description: Two unmarked tissue fragments were received:
-
A 1.2×1.0×0.6 cm fragment of bright yellow tissue with a firm, elastic consistency.
-
A 3.0×2.0×1.5 cm fragment of bright yellow tissue with a dark brown area along the edge, stained with brilliant green, firm-elastic in consistency.
Microscopic Description: The submitted material revealed totally necrotic testicular fragments with granulation tissue, pronounced fibrosis at the periphery, infiltration with neutrophils, lymphocytes, histiocytes, some multinucleated cells, yellow-brown pigment deposition, and colonies of microorganisms.
Conclusion: Histological findings correspond to testicular necrosis with areas of exudative-proliferative inflammation, granulation tissue proliferation, and fibrosis.
Fig. 14–20: Hematoxylin-eosin staining at various magnifications showing necrosis, fibrosis, and inflammatory infiltration.
Conclusion
This case underscores the necessity of immediate referral to a multidisciplinary hospital in cases of acute scrotal pain in children. Emergency surgical intervention within six hours significantly reduces the risk of testicular atrophy and other severe complications. Our experience includes cases where teleconsultation facilitated timely hospitalization and surgical intervention with favorable outcomes.
References
Chang-Kun Mao et al. The diagnosis and treatment of testicular torsion in children with non-scrotal initial symptoms. Front Pediatr, 2023.
Authors’ Information:
S.V. Stonogin, K.K. Mirakov, A.V. Dzyadchik, E.A. Tashirova, A.G. Miroshnichenko
Department of Surgery, GBUZ DGKB named after Z.A. Bashlyaeva, Moscow, Russia.