ОПЕРАЦИЯ ПО ПОВОДУ РАКА ЛЕГКОГО С ПРОРАСТАНИЕМ В ДИАФРАГМУ И ПЕЧЕНЬ
В. Д. Стоногин
2-ая кафедра клинической хирургии
(заведующий - профессор Тимофей Павлович Макаренко)
Центрального
института усовершенствования врачей на базе Центральной клинической больницы
МПС (начальник В. Н. Захарченко), Москва, Россия.
Публикация посвящена памяти Василия Дмитриевича Стоногина (1933-2005).
Больной К., 41 года, поступил в клинику 3/VII 1968 г. с жалобами на боли в правой половине грудной клетки, слабость, похудание, периодическое повышение температуры. Болен около 2 месяцев, когда возникли указанные выше явления. Был обследован по месту жительства, а затем направлен в клинику. Анамнез не отягощен. Родители живы, здоровы, опухолевыми заболеваниями в семье никто не болел.
При поступлении общее состояние больного удовлетворительное, питание резко понижено, при росте 180 см вес 58кг. Периферические лимфатические узлы не пальпируются. Перкуторно над обоими лёгкими звук ясный лёгочный. Аускультативно дыхание везикулярное, несколько ослабленное в задне-базальных отделах справа, хрипов нет. ЭКГ без отклонений от нормы. В крови: НЬ10,5%, эр3540000, цветной показатель 0,9; л. 11100, п4%, с65%, лимф27%, мон4%; СОЭ 70мм/час. В моче: белок 0,03%, эритроцитов 5-7 в поле зрения. В крови сахара 106мг%, белка 7,2г%, билирубина 0,360-0,200-0,160мг%, остаточного азота 17мг%, содержание электролитов (К, Са, Na) в плазме, эритроцитах и моче без отклонений от нормы.
Рентгенологически в задне-базальном сегменте нижней доли правого легкого определяется шаровидное образование размером 3*3*3 см с неровными тяжистыми контурами, дистальнее этого образования над куполом диафрагмы уплотнение легочной ткани треугольной формы, обусловленное, по-видимому, ателектазом легочной ткани (рис. 1 и 2). Было высказано предположение о периферическом раке нижней доли с субсегментарным ателектазом. При бронхоскопии дополнительных данных не получено, кровоточивость слизистой оболочки бронхов повышена. После соответствующей подготовки 24.VII.1968г. произведена операция (профессор Т. П. Макаренко). В нижней доле правого легкого в задне-базальном сегменте имеется опухоль округлой формы, 3-4 см в диаметре. Нижняя доля в области опухоли интимно сращена с диафрагмой. После выделения нижней доли из сращений обнаружено, что опухоль лёгкого прорастает в диафрагму. В последней имеется опухолевый узел, превышающий по размерам опухоль в лёгком (примерно 9*7*7см), этот узел ограниченно подвижен. Верхняя и средняя доли не изменены, в корне лёгкого лимфатические узлы не определяются.
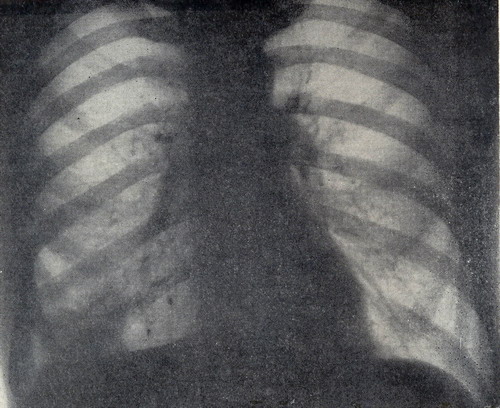
Рисунок 1 - Прямая рентгенограмма грудной клетки больного К. Справа в нижнем лёгочном поле видна дополнительная тень.
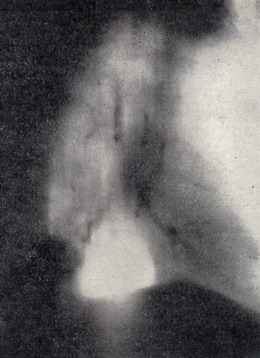
Рисунок 2 – Боковая рентгенограмма того же больного. Дистальнее шаровидного образования в лёгком над куполом диафрагмы имеется другая дополнительная тень, сливающаяся с первой.
Решено произвести удаление нижней доли легкого и иссечь опухоль диафрагмы в пределах здоровых тканей. Была выделена нижняя легочная вена, дважды перевязана, прошита и пересечена, аналогичным образом обработана нижнедолевая легочная артерия. На нижнедолевой бронх наложен аппарат УКЛ-40. Сделана плевризация культи бронха листками париетальной плевры.
Затем методически, в пределах здоровых тканей, иссечена опухоль в диафрагме. В области купола диафрагмы, на участке 4-5см, опухоль прорастала в капсулу печени, опухоль иссечена вместе с небольшим участком печени. После удаления всего опухолевого конгломерата в диафрагме образовался дефект размером 15*12 см, стянуть края которого не представлялось возможным. Был выкроен соответствующей формы и размеров лоскут лавсана (сеточки), подшит к краям диафрагмы. К дефекту в печени подведен биологический тампон, уложенный под лоскут из лавсана. В плевральную полость засыпано 1000 000ЕД пенициллина и 1г стрептомицина. В восьмое межреберье по среднеключичной и по задней подмышечной линии в плевральную полость введены резиновые дренажи.
Послеоперационный период протекал без осложнений. Дренажи удалены через 48 часов после операции. При последующих плевральных пункциях жидкость получить не удавалось. Со стороны брюшной полости осложнений не наблюдалось. 28.VIII.1968г. в удовлетворительном состоянии больной выписан па амбулаторное наблюдение по месту жительства.
Гистологическое заключение: в лёгком и в диафрагме картина рака солидного типа.
Больной осмотрен через б месяцев после операции. Чувствует себя вполне удовлетворительно, приступил к работе (диспетчер), прибавил в весе 12 кг.
Нам хотелось подчеркнуть следующие моменты: во-первых, возможность подобного рода операций в тех случаях, когда поражено не только лёгкое, но и диафрагма и печень; во-вторых, несмотря па отрицательное отношение большинства хирургов к существующим аллопластическим материалам, всё же в случаях безвыходного положения, какое создалось в нашем наблюдении, можно прибегнуть к ним для закрытия дефекта в диафрагме, если собственных тканей недостаточно, чтобы, стянув края, закрыть дефект, ибо сложные аутопластические методы вряд ли целесообразны в таких ситуациях.
Данные об авторе:

Василий Дмитриевич Стоногин – доцент 2-й кафедры клинической хирургии ЦОЛИУв, заведующий учебной частью кафедры, кандидат медицинских наук. E-mail: svas70@mail.ru
Восстановление текста, компьютерная графика - Сергей Васильевич Стоногин.
Любое копирование материала запрещено без письменного разрешения авторов и редактора.
Работа защищена Федеральным законом РФ о защите авторских прав.