Острые заболевания яичка у детей
Кафедра детской хирургии РМАПО, зав. кафедрой проф. Щитинин В.Е.
Вопросы эффективности лечения острых заболеваний яичка у детей являются актуальными до настоящего времени. Экстренные операции, предпринимаемые по поводу этих заболеваний, являются вторыми по частоте у детей после аппендэктомий (Л.К.Казимиров с соавт., 1991). Не все заболевания, проявляющиеся острой мошонкой, требуют хирургического лечения. Отсутствие четких дифференциально-диагностических критериев заболеваний, входящих в понятие синдрома "отечной и гиперемированной мошонки" у детей приводит к необоснованному расширению показаний к диагностической скрототомии. Традиционные методы диагностики (осмотр, пальпация, лабораторная диагностика) в ряде случаев оказываются недостаточно информативными для установления точного диагноза. Применение ультразвукового метода позволяет получить исчерпывающую информацию о характере патологических изменений органов мошонки.
В отделении экстренной хирургии Тушинской детской городской больницы г. Москвы было проведено УЗИ органов мошонки у 147 больных. Перекрут гидатиды диагностирован у 86 (59%) на основании наличия дополнительного округлого эхогенного образования, реактивных воспалительных изменений придатка и скопления жидкости. При перекруте яичка цветовое допплеровское картирование выявило отсутствие кровотока в яичке (18 больных, или 12%). При эпидидимите (27 случаев, или 18%) ультразвуковая картина характеризовалась увеличением размеров, неоднородностью эхоструктуры придатка, при допплерографии отмечено усиление кровотока в придатке. При эпидидимоорхите описанные изменения выявляются также в проекции яичка. Из 16 (11%) пациентов с травмой органов мошонки УЗИ позволило выявить и локализовать ушиб мягких тканей либо гематомы оболочек яичка у 9 мальчиков, ушиб яичка в 6 случаях, разрыв яичка у 1 больного. При разрыве яичка эхографически отмечается неровность, нечеткость контуров органа, неоднородность эхоструктуры, скопление жидкости с дисперсной взвесью в полости собственной влагалищной оболочки яичка (гематоцеле).
Возможность дифференцировать различные по патогенезу и локализации острые заболевания яичка у детей на дооперационном этапе позволила нам во многих случаях отказаться от эксплоративного вмешательства. На основании клинических и эхографических критериев диагностики мы разработали лечебно-диагностический алгоритм, определяющий хирургическую тактику в зависимости от полученных данных (схема 1).
Согласно алгоритму, хирургическое вмешательство показано при перекруте яичка и травматическом разрыве яичка. При эпидидимите и эпидидимоорхите, гематоме оболочек яичка и ушибе яичка эффективно консервативное лечение. При неосложненном течении перекрута гидатиды в ранние сроки заболевания мы также проводим консервативную терапию. Так, мы воздерживаемся от экстренного хирургического вмешательства при скудной клинической симптоматике; при отсутствии эхографических признаков реактивного воспалительного изменения придатка, скопления жидкости в большом количестве. Ультразвуковое исследование в динамике на этапах лечения является эффективным методом контроля. Он позволяет своевременно диагностировать осложнения и провести коррекцию терапии. Так, при неэффективности консервативного лечения при перекруте гидатиды, что возможно в редких случаях при больших размерах гидатиды, оказывается хирургическое пособие.Таким образом, у больных с синдромом отечной и гиперемированной мошонки УЗИ является высокоинформативным методом дополнительного исследования, который в комплексе с клиническими данными позволяет дифференцировать острые заболевания яичка у детей и определить показания к хирургическому лечению.
Схема 1. Лечебно-диагностический алгоритм при острых заболеваниях яичка у детей.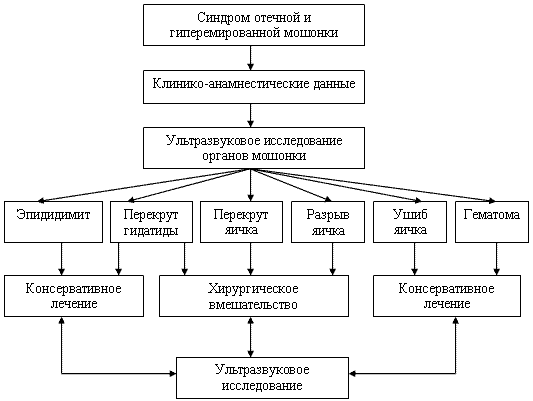
Данные об авторах:
1. Марина Витальевна Григорьева - научный сотрудник НИИ НДХиТ
grigorievamv@mail.ru,
http://grigorievamv.narod.ru/ Москва, Большая Полянка 20, НИИ НДХиТ, отделение чистой хирургии
2. Михаил Иванович Пыков - заведующий кафедрой лучевой диагностики РМАПО, доктор медицинских наук, профессор.
123480 Москва, Героев Панфиловцев 28, кафедра лучевой диагностики РМАПО.
3. Татьяна Романовна Лаврова - врач отделения лучевой диагностики Тушинской детской городской больницы.
123480 Москва, Героев Панфиловцев 28, ТДГБ, отделение лучевой диагностики.