Значимость толщины и ультразвуковой структуры эндометрия в программе ЭКО.
|
Толщина и ультразвуковая структура эндометрия являются показателями, которые в первую очередь могут быть объективно оценены и проанализированы. На практике необходимы прогностические критерии, которые могли бы использоваться не позднее дня назначения ХГ, предоставляя тем самым достаточное время для коррекции протокола стимуляции. Полученные нами данные констатируют факт, что эти ультразвуковые характеристики эндометрия могут рассматриваться как маркеры функционального состояния эндометрия при проведении лечения бесплодия методом ЭКО, что согласуется с мнением ряда авторов [1—3, 6, 8, 10, 11, 15, 20] и находит подтверждение в литературе.
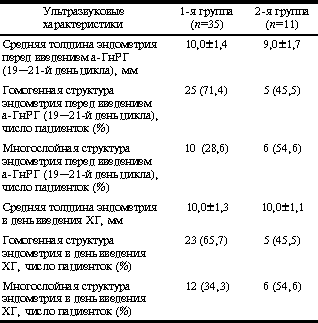
В клинической практике необходимо учитывать, что любой параметр, используемый для прогнозирования имплантационной способности матки, ограничен в прогнозе вероятности наступления беременности в определенном диапазоне, при наличии жизнеспособного и здорового эмбриона. Это подтверждают исследования ряда авторов [16], которые на основе математического моделирования показали, что относительный индекс имплантационной способности матки не может превышать 60%. Большинство авторов [3, 5, 6, 8, 10, 11, 15, 20] отмечают положительную корреляцию толщины эндометрия с частотой наступления беременности. Более низкая частота наступления беременности при применении антиэстрогенов (кломифенцитрата) объясняется, прежде всего, заведомо недостаточной пролиферацией эндометрия [14, 22]. Считается, что ультразвуковая структура эндометрия "тройная линия" (многослойный) является позитивным ультразвуковым параметром, отражающим нормальную трансформацию эндометрия [7, 9, 17], и при такой ультразвуковой характеристике структуры эндометрия чаще наступают беременности в циклах ЭКО. Как известно, концентрация гликогена в железах эндометрия возрастает в секреторную фазу цикла и обусловлена повышенным воздействием прогестерона, и эхографические изменения эндометрия в лютеиновой фазе могут трактоваться с гистологических позиций. S. Kupesic и соавт. [13] при исследовании эндометрия у женщин с недостаточностью лютеиновой фазы выявили высокую корреляцию между допплерометрическими, ультразвуковыми, гистологическими и гормональными критериями, характеризующими изменения эндометрия как в нормальном менструальном цикле, так и при его нарушении. Выполненное нами исследование позволило оценить объективную информативность толщины и ультразвуковой структуры эндометрия при проведении индукции суперовуляции по "длинному протоколу" в программе ЭКО. Материал и методы Проведен ретроспективный анализ результатов лечения бесплодия методом ЭКО в двух группах пациенток нашего центра. Группы были составлены в результате случайной выборки среди пациенток, у которых цикл лечения завершился переносом эмбрионов в полость матки. В 1-ю (основную) группу вошли 54 пациентки, у которых применялся "длинный протокол" стимуляции суперовуляции с началом введения а-ГнРГ на 21-й день предшествующего лечению менструального цикла. Во 2-ю группу вошли 100 пациенток. В этой группе для индукции суперовуляции использовалось сочетание кломифенцитрата по 100 мг со 2-го по 6-й день цикла и чМГ (пергонал, хумегон) по 2—4 ампулы в день со 2—3-го дня цикла. Показанием к назначению ХГ в обеих группах считалось достижение лидирующим фолликулом среднего диаметра 19 мм. Возраст пациенток колебался от 20 до 48 лет. Средний возраст женщин 1-й группы (34±3,1 года) не отличался от такового пациенток 2-й группы (31,9±2,7 года). Доля пациенток со вторичным бесплодием была в обеих группах несколько выше, чем доля пациенток с первичным бесплодием, и составила 57% в 1-й группе и 61% — во 2-й группе. Среди причин бесплодия преобладала трубно-перитонеальная форма, частота которой составила в 1-й группе 76%, во 2-й группе — 89%. На втором месте оказался эндометриоз — соответственно 22 и 10%. Эндокринное бесплодие (ановуляция) было обнаружено только у 1 пациентки в каждой группе (соответственно 2 и 1%). Доля повторных циклов была статистически больше в 1-й группе (61,1±2,1%) по сравнению со 2-й группой (32±3,4%, р<0,001) пациенток. Результаты Сравнительный анализ результатов двух схем стимуляции суперовуляции показал, что толщина эндометрия в день назначения разрешающей дозы ХГ составила у женщин 1-й группы в среднем 9,1±0,7 мм и была достоверно выше (р<0,05), чем у женщин 2-й группы (6,9±0,4 мм) при стимуляции суперовуляции с помощью кломифенцитрата и чМГ. Частота оплодотворения и образования полиплоидных зигот не различалась у пациенток 1-й и 2-й групп и составляла соответственно 69,3 и 8,7 в 1-й группе и 69,9 и 8,1 — во 2-й. Несмотря на то, что частота развития зигот у пациенток 1-й (основной) группы была достоверно выше, чем у пациенток 2-й (контрольной) группы (р<0,05), различий по числу перенесенных эмбрионов в исследуемых группах не было. По морфологическим характеристикам эмбрионы, перенесенные пациенткам обеих групп, статистически не различались. При анализе исходов процедуры ЭКО было выявлено, что частота наступления беременности в расчете на перенос эмбрионов в 1-й группе пациенток (44,4±3,8%) значительно превышала таковую во 2-й группе (16±3,1%; р<0,01). Таким образом, при использовании "длинного протокола" стимуляции суперовуляции частота наступления беременности в 2,7 раза выше выше, чем при применении кломифенцитрата и чМГ. Однако при средней толщине эндометрия 9,3 мм в день назначения ХГ, которую можно рассматривать как оптимальную при применении "длинного протокола" индукции суперовуляции, беременность не наступила у 55% пациенток исследуемой группы. Этот факт послужил основанием для продолжения исследования, в частности, ультразвуковой структуры эндометрия. С целью выявления дополнительных факторов, оказывающих влияние на возможность наступления беременности, было проведено проспективное исследование у женщин, проходивших лечение бесплодия методом ЭКО с применением индукции суперовуляции по "длинному протоколу". Критериями включения в исследование являлись: — бесплодие, обусловленное трубно-перитонеальным фактором; — возраст пациентки не старше 39 лет на момент включения в исследование; — наличие нормальных показателей лабораторного исследования эякулята партнера; — отсутствие гиперпластических процессов эндометрия в анамнезе; — отсутствие хронических заболеваний сердечно-сосудистой системы; — толщина эндометрия не менее 9 мм в день назначения ХГ; — перенос в полость матки не менее двух, нормально развивающихся эмбрионов. По указанным выше критериям была сформирована группа из 46 женщин. Для индукции суперовуляции применялся "длинный протокол". В дальнейшем был проведен сравнительный анализ ультразвуковых характеристик эндометрия (толщины и ультразвуковой структуры) у пациенток, у которых попытки ЭКО были неудачными (1-я группа), и у пациенток, у которых в результате лечения бесплодия наступила беременность (2-я группа). У женщин, вошедших в эти две группы, не выявлено достоверных различий по продолжительности бесплодия, количеству повторных попыток ЭКО, количеству перенесенных эмбрионов. Они не различались также по возрасту, антропометрическим характеристикам, времени наступления менархе. Сравнительная характеристика ультразвуковых характеристик эндометрия представлена в таблице. Необходимо отметить разницу в характеристиках ультразвуковой структуры эндометрия между исследуемыми группами. Более часто многослойная структура определялась у пациенток 2-й группы (54,6 и 28,6% на 21-й день цикла; 54,6 и 34,3% в день введения ХГ). По остальным ультразвуковым характеристикам эндометрия различий не выявлено. Установлена достоверная корреляционная связь между толщиной и ультразвуковой структурой эндометрия перед введением разрешающей дозы ХГ. Так, с увеличением толщины эндометрия многослойная ультразвуковая структура определяется чаще (r=0,43; р<0,05). Сравнительная характеристика ультразвуковых характеристик эндометрия у пациенток с различными исходами процедуры ЭКО
Обсуждение По результатам нашего исследования можно заключить, что толщина эндометрия имеет важное значение для оценки вероятности наступления беременности, однако при проведении индукции суперовуляции по "длинному протоколу", когда толщина эндометрия достигает 10 мм, это показатель не является надежным прогностическим фактором, определяющим возможность наступления беременности. По данным ряда авторов [5, 11, 18], диапазон значений толщины эндометрия между 6 и 10 мм оценивается как дискриминационный между циклами, закончившимися развитием беременности, и циклами, в результате проведения которых беременность не наступила. Значения толщины эндометрия более 10 мм для оценки подготовительных процессов в матке используются совместно с другими характеристиками (структура эндометрия и/или допплерометрические характеристики кровотока сосудов матки). Полученные нами данные подтверждают предположение о том, что толщина эндометрия 6—10 мм перед введением разрешающей дозы ХГ имеет существенное значение для оценки вероятности наступления беременности при проведении процедуры ЭКО, вне зависимости от используемой схемы индукции суперовуляции, что не противоречит данным литературы [4, 7, 11, 19, 21]. Анализируя собственные данные, касающиеся ультразвуковой структуры эндометрия с использованием классификации G. Sher и соавт. [19], мы не выявили достоверных различий в структуре эндометрия у пациенток, у которых беременность наступила, и у пациенток при неудавшихся попытках ЭКО, однако структура эндометрия "тройная линия" может рассматриваться как позитивный ультразвуковой параметр, отражающий нормальную трансформацию эндометрия, так как при такой ультразвуковой характеристике отмечена положительная тенденция для успешного завершения циклов ЭКО. Ряд авторов также [4, 5, 7, 11, 12, 17, 19, 21] выявили положительную корреляцию между ультразвуковой структурой эндометрия и частотой наступления беременности независимо от применяемой схемы стимуляции суперовуляции. Выводы Таким образом, толщина и ультразвуковая структура эндометрия являются высокоинформативными ультразвуковыми критериями для принятия решения о завершении индукции суперовуляции и введении ХГ и, следовательно, вносят существенный вклад в оптимизацию процедуры ЭКО. В.С. Корсак, Б.А. Каменецкий, А.В. Михайлов Международный центр репродуктивной медицины, НИИ акушерства и гинекологии им. Д.О. Отта РАМН, Санкт-Петербург Литература 1. Abdalla H., Brooks A.A., Johnson M.R. et al. Endometrial thickness: a predictor of implantation in ovum recipients? Hum Reprod 1994; 9: 363—365. 2. Al-Shawaf T., Yang D., Al-Magid Y. et al. Ultrasonic monitoring during replacement of frozen/thawed embryos in natural and hormone replacement cycles. Hum Reprod 1993; 8: 2068—2074. 3. Alam V., Bernardini L., Gonzales J. et al. A prospective study of echographic endometrial characteristics and pregnancy rates during hormonal replacement cycles. J Ass Reprod Genet 1995; 10: 215—218. 4. Check J.H., Nowroozi K., Choe L. et al. Influence of endometrial thickness and echogenic patterns on pregnancy rates during in vitro fertilization. Fertil Steril 1991; 56: 1173—1175. 5. Coulam C.B., Bustillo M., Soenksen D.M. et al. Ultrasonographic predictors of implantation after assisted reproduction. Fertil Steril 1994; 62: 1004—1010. 6. Coulam C.B., Stern J.J., Soenksen D.M. et al. Comparison of pulsatility indices on the day of oocyte retrieval and embryo transfer. Hum Reprod 1995; 10: 82—84. 7. Dickey R.P., Olar T.T., Taylor S.N. et al. Relationship of biochemical pregnancy to preovulatory endometrial. Hum Reprod 1992; 7: 418—421. 8. Eichler C., Krampl E., Reichel V. et al. The relevance of endometrial thickness and echo patterns for the success of in vitro fertilization evaluated in 148 patients. J Ass Reprod Genet 1993; 10: 223—227. 9. Fleischer A.C., Herbert C.M., Hill G.A. et al. Transvaginal sonography of the endometrium during induced cycles. J Ultrasound Med 1991; 10: 93—95. 10. Friedler S., Tanos V., Reubinoff B.E. et al. The role of endometrial thickness in conception and nonconception cryopreserved-thawed embryo transfer during natural cycles. Presented at the ESHRE Workshop on Regulation of Fertility. Jerusalem 1994; 27—31. 11. Gonen Y., Casper R.F. Prediction of implantation by the sonographic appearance of the endometrium during controlled ovarian stimulation for in vitro fertilization (IVF). J In Vitro Fertil Embryo Transf 1990; 7: 146—152. 12. Krysa L.W., Coulam C.B. Uterine receptivity in an oocyte donation programme. Hum Reprod 1995; 10: 2: 442—445. 13. Kupesic S., Kurjak A., Vujisic S. et al. Luteal phase defect: comparison between Doppler velocimetry, histological and hormonal markers. Ultrasound Obstet Gynecol 1997; 9: 2: 105—112. 14. Lentz S., Lindberg S. Ultrasonic evaluation of endometrial growth in women with normal cycles during spontaneous and stimulated cycles. Hum Reprod 1990; 5: 377—381. 15. Oliveira J.B.A., Baruffi R.L.R., Mauri A.L. et al. Endometrial ultrasonography as a predictor of pregnancy in an in vitro fertilization thickness and pattern in patients undergoing ovulation induction. Hum Reprod 1993; 8: 327—330. 16. Rogers P.A.W. Structure and function of endometrial blood vessels. Human Reproduction Update 1996; 2: 1: 57—62. 17. Serafini P., Batzofin J., Nelson J. et al. Sonographic uterine predictors of pregnancy in women undergoing ovulation induction for assisted reproductive treatment. Fertil Steril 1994; 62: 815—822. 18. Shapiro H., Cowell C., Casper R.F. The use of vaginal ultrasound for monitoring endometrial preparation in a donor oocyte program. Fertil Steril 1993; 59: 1055—1058. 19. Sher G., Herbert C., Maassarani G. et al. Assessment of the late proliferative phase endometrium by ultrasonography in patients undergoing in vitro fertilization and embryo transfer (IVF/ET). Hum Reprod 1991; 6: 232—237. 20. Strohmer H., Obruca A., Radnevk M. et al. Relationship of the individual uterine size and the endometrial thickness in stimulated cycles. Fertil Steril 1994; 61: 972—975. 21. Ueno J., Oehninger S., Brzyski R.G. et al. Ultrasonographic appearance of the endometrium in natural and stimulated in vitro fertilization cycles and its correlation with outcome. Hum Reprod 1991; 6: 901—904. 22. Yagel S., Ben-Chetrit A., Anteby E. et al. The effect of ethinyl estradiol on clomiphene citrare. Fertil Steril 1992; 57: 33—36. Господь Бог решил помочь людям. Он принял облик человека и сел на прием в качестве врача участковой поликлиники. В кабинет на инвалидном кресле въезжает больной. — Что с вами? — спрашивает Бог. — Да вот, 20 лет не хожу. — Встань и иди, — сказал Бог. Больной встал и пошел. В вестибюле другие больные спрашивают: — Ну, как новый доктор? — Да как все — даже не поговорил…
|